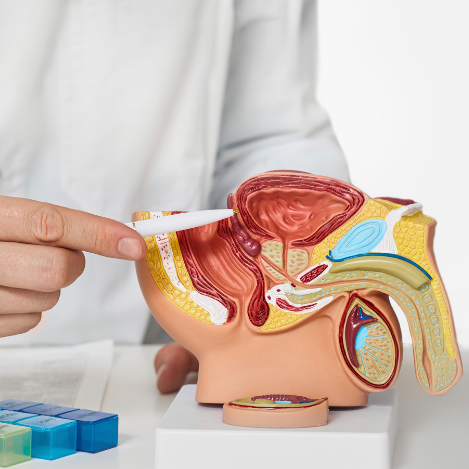
O câncer de próstata é um tipo de tumor que se desenvolve na próstata, uma glândula do sistema reprodutor masculino localizada abaixo da bexiga e à frente do reto. Com o tamanho aproximado de uma noz, ela desempenha um papel fundamental na reprodução, produzindo o líquido prostático, componente essencial do sêmen. Esse líquido nutre e protege os espermatozóides, garantindo sua viabilidade.
Com o avançar da idade, a próstata pode sofrer alterações, levando a diversos problemas de saúde, como a hiperplasia benigna da próstata (aumento não canceroso), prostatite (inflamação) e câncer de próstata.
Como o câncer de próstata se desenvolve?
Assim como outros tipos de câncer, o câncer de próstata ocorre quando as células começam a crescer de forma descontrolada, formando um tumor. A causa exata desse crescimento anormal ainda não é completamente conhecida, mas alguns fatores de risco estão associados à doença, como:
- Idade: a maioria dos casos ocorre em homens com mais de 65 anos.
- Histórico familiar: homens com parentes próximos que tiveram câncer de próstata têm maior risco.
- Raça: homens afrodescendentes têm maior risco de desenvolver a doença em estágios mais avançados.
- Obesidade: o excesso de peso pode aumentar o risco de câncer de próstata mais agressivo.
Quais são os sintomas?
Em estágios iniciais, o câncer de próstata geralmente não apresenta sintomas. Quando os sintomas aparecem, podem incluir:
- Dificuldade para urinar: jato urinário fraco, necessidade de urinar com mais frequência, especialmente à noite, e sensação de que a bexiga não esvazia completamente;
- Dor ou ardência ao urinar: sangue na urina ou no sêmen;
- Dor nas costas, quadril ou pernas;
- Fraqueza ou dormência nas pernas;
- Perda de peso involuntária;
- Disfunção erétil.
Vale destacar que esses sintomas também podem ser provocados por outras condições, como a hiperplasia benigna da próstata (HPB), um aumento não cancerígeno da próstata. Por isso, é fundamental realizar exames de rotina para identificar corretamente a causa e garantir o tratamento adequado.
Como é diagnosticado?
O diagnóstico do câncer de próstata envolve diversos exames, como:
- Toque retal: o médico insere um dedo enluvado no reto para sentir a próstata e verificar se há alguma alteração.
- Exame de sangue para dosagem do PSA (Antígeno Prostático Específico): o PSA é uma substância produzida pela próstata. Níveis elevados podem indicar a presença de câncer, mas também podem ser causados por outras condições.
- Biópsia: um procedimento no qual são retiradas pequenas amostras da próstata para análise em laboratório. A biópsia é o único exame que pode confirmar o diagnóstico de câncer de próstata.
Tratamento
O tratamento varia de acordo com o estágio da doença, a idade do paciente e outros fatores. As opções incluem:
- Vigilância ativa: para tumores de crescimento lento em homens mais velhos, pode-se optar por acompanhar a evolução da doença sem tratamento imediato.
- Cirurgia: remoção da próstata ou parte dela.
- Radioterapia: utilização de radiação para destruir as células cancerígenas.
- Hormonioterapia: bloqueia a ação dos hormônios que estimulam o crescimento das células cancerígenas.
- Quimioterapia: utiliza medicamentos para destruir as células cancerígenas.
Prevenção
Embora não exista uma forma comprovada de prevenir o câncer de próstata, algumas medidas podem ajudar a reduzir o risco, como:
- Manter um peso saudável.
- Praticar atividade física regularmente.
- Adotar uma dieta equilibrada, rica em frutas, legumes e verduras.
A detecção precoce salva vidas! A partir dos 50 anos, marque uma consulta com um urologista e faça os exames de rotina para prevenir o câncer de próstata. Sua saúde não pode esperar!
Agende sua consulta na Don!
Lembre-se: A informação contida neste artigo tem caráter informativo e não substitui a consulta médica.